Jeder Hersteller von Supplements wie Whey versucht seine Produkte besonders gut darzustellen, wir denken das muss man niemandem erklären. Umso mehr ist unser Appell an euch, liebe Leserinnen und lieber Leser, immer kritisch zu bleiben und euch bei Personen und Seiten zu informieren denen ihr vertraut.
Unlängst haben wir ein Werbeposting gesehen, welches in Sachen verzerrte Verbreitung von Informationen seinesgleichen sucht:
Belegend führt der Hersteller nach eigenen Angaben diese Quelle an:
Besagte Studie und damit die These: „Aminosäuren werden speziell aus Whey-Isolat und isolierten Aminosäuren vermehrt der Gluconeogenese zugeführt, wohingegen dies bei Whey-Konzentrat und Casein nicht der Fall ist“ sehen wir uns einmal im Detail an.

Was ist das Gluconeogenese?
Gluconeogenese nennt sich ein Vorgang, bei dem unser Körper Glucose aus Nicht-Kohlenhydraten (wie beispielsweise Aminosäuren) bildet. Hauptsächlich existiert diese Möglichkeit, um damit den Blutzucker unter mangelnder Versorgung mit Kohlenhydraten zu stabilisieren. Die Gluconeogenese-Rate ist an sich selbst unter unterschiedlichen Stoffwechselbedingungen relativ konstant wie eine Studie von Nuttal et al (1) belegt.
Eine Situation die nachweislich zunächst zu einem Anstieg der Gluconeogenese führt, ist der vollständige Entzug von Kohlenhydraten, wie er mit einer ketogenen Ernährungsweise vorgenommen wird (2). Im Zuge der sog. Ketoadaption reduziert sich die anfänglich erhöhte Rate der Bildung von Glucose aus Nicht-Kohlenhydraten wieder, da an die Stelle von Glucose die sog. Ketonkörper treten.
Studien an der Zellkultur, an Versuchstieren oder aber an Menschen zeigen, dass sich mit einer High-Protein-Ernährung der Ruheumsatz anhebt und dass die hierfür notwendige Energie zu einem gewissen Teil auch aus der Gluconeogenese stammt (3-13). Wird eine High-Protein-Diet mit dem Entzug von Kohlenhydraten gepaart, maximiert dies zunächst die Gluconeogenese-Rate (14). Diese Eigenschaft von Protein ist vielen sicher besser bekannt als „Diät induzierte Thermogenese“ und wird nicht selten als großer Vorteil des Makronährstoffs Protein im Rahmen von Reduktionsdiäten angeführt. Letztlich unter normalen Bedingungen etwas völlig Unproblematisches.
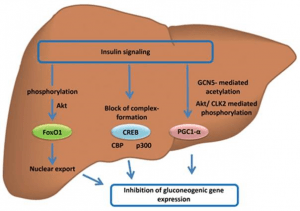
Insulin gilt als Faktor, der vermag die Gluconeogenese zumindest bei stoffwechselgesunden Personen ohne Insulinresistenz oder Diabetes Typ 2 zu unterdrücken (15).
Fazit
Die Gluconeogenese versteht sich als eine Art Schutzmechanismus. Er soll vor einer gefährlichen Unterversorgung des Gehirns mit Glucose schützen. Der vollständige Entzug von Kohlenhydraten beeinflusst diesen Vorgang anfänglich stark. Eine Erhöhung des Proteinanteils in der Ernährung kann ebenfalls eine leichte Erhöhung begünstigen. Insulin vermag beim Gesunden die Genexpression zur Gluconeogenese zu unterdrücken.
Gluconeogenesis and energy expenditure after a high-protein, carbohydrate-free diet
Die Studie
- Gesunde Probanden (10!!)
- Isokalorische Versorgung
- H-Gruppe (30%P, 0% KH, 70% F) (ketogen!)
- N-Gruppe (12%P, 55%KH, 33%F) (Mischkost)
- Jeweils 36 Stunden in der „respiration chamber“ (1,5 Tage!!)
- Absichtliche Verringerung der Glykogenbestände via Belastungstest
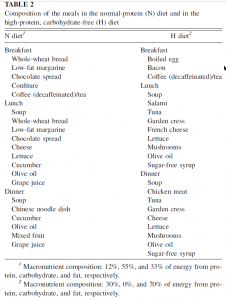
Wie sich die Probanden ernährt haben seht ihr anbei:
Feststellungen
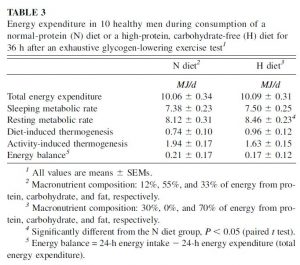
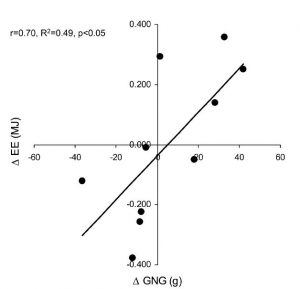
Die Forscher verzeichneten in der H-Gruppe einen signifikant erhöhten Ruhestoffwechsel.
Zudem stellten sie eine lineare Beziehung zwischen dem erhöhten Ruheumsatz und vermehrt auftretender Gluconeogenese fest. Insgesamt wurden in der H-Gruppe 26g extra Glucose gebildet, in der N-Gruppe nur 0,34g. 42 Prozent der Erhöhung des Ruheumsatzes entstammten damit der Gluconeogenese.
Diese Aussage trifft die Studie
In der Studie entzogen Forscher nicht keto-adaptierten Probanden alle Kohlenhydrate und verabreichten stattdessen mehr Protein und Fett (die klassische ketogene Diät). Dann setzte man die Teilnehmer auf ein Cardiogerät und ließ sie absichtlich „performen“ um die Kohlenhydratspeicher zu entleeren.
In der späteren Messung stellte man dann das fest, was a) zu erwarten und b) auch bereits in vorausgehenden Studien gezeigt werden konnte. Binnen 36 Stunden erhöhten sich in der Gruppe ohne Kohlenhydrate dafür mit mehr Protein und Fett einerseits der Ruheumsatz und andererseits auch die Gluconeogenese. Schuld an dieser Beobachtung waren folgende Gegebenheiten:
- Kohlenhydratentzug
- Kohlenhydratintensive Belastung
- High Protein Diet
Die Teilnehmer konsumierten allesamt natürliche Lebensmittel (keine Proteinkonzentrate oder isolierte Aminosäuren).
DAS mach der Hersteller daraus
Der Hersteller suggeriert seinen Anhängern aus dieser Studie, dass Whey Isolat oder EAA dazu beitragen, einen nicht unerheblichen Anteil aufgenommener Aminosäuren grundsätzlich in die Gluconeogenese (Zuckerneubildung) zu überführen, während dies bei der hauseigenen Kombi aus Whey-Konzentrat und Calciumcaseinat (der Billig-Variante von Casein) weit weniger der Fall sei.
Erschließt sich euch aus dem oben geschriebenen ein solcher Zusammenhang? Uns nicht!
Beim hergestellten Szenario handelt es sich nicht um eine gewöhnliche „Real Life“ Bedingung mit Relevanz für den alltäglichen Gebrauch eines Proteinkonzentrats oder isolierter Aminosäuren. Für alle Personen die nicht akut auf Kohlenhydrate verzichten und zudem gleichzeitig kohlenhydratintensiv trainieren hat diese Studie keinerlei Relevanz. Sie belegt weiter in keinem Satz die Überlegenheit der einen Proteinquelle verglichen mit der anderen in Bezug auf die Gluconeogenese.

Resümee
Etwas derart dreistes sieht man selten aber es kommt vor. Darum seit gewappnet und immer vorsichtig, denn jeden Tag versucht man euch aufs Neue einen Bären aufzubinden, damit ihr hinsichtlich eures Konsumverhaltens in eine gewisse Richtung gelenkt werdet.
Um das Thema Gluconeogenese braucht sich kein „üblicher“ Trainierender beim Verwenden von essentiellen Aminosäuren oder Proteinkonzentraten wirklich nennenswerte Gedanken machen! Die einzig interessante Erkenntnis ist die, dass es sicher keinen Sinn macht, insgesamt zu viel Protein zu konsumieren.
Sportlicher Gruß
www.Body-Coaches.de

Quellen
(1)
https://www.ncbi.nlm.nih.gov/pubmed/18561209
(2)
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2129159/
(3)
https://www.ncbi.nlm.nih.gov/pubmed/6491768
(4)
https://academic.oup.com/jn/article/120/1/116/4738541
(5)
https://www.ncbi.nlm.nih.gov/pubmed/17158265
(6)
https://www.ncbi.nlm.nih.gov/pubmed/16400055
(7)
https://www.ncbi.nlm.nih.gov/pubmed/11063440
(8)
https://www.ncbi.nlm.nih.gov/pubmed/10403587
(9)
https://www.ncbi.nlm.nih.gov/pubmed/9683329
(10)
https://www.ncbi.nlm.nih.gov/pubmed/15466943
(11)
https://www.ncbi.nlm.nih.gov/pubmed/11838888
(12)
https://www.nature.com/articles/0800810
(13)
https://www.ncbi.nlm.nih.gov/pubmed/16449298
(14)
https://www.liebertpub.com/doi/10.1089/154041903322716688
(15)