Wie viel Protein sollten Kinder zu sich nehmen?
Ernährung spielt eine wesentliche Rolle für die Gesundheit, die Funktion und die richtige Entwicklung von Kindern und Jugendlichen. Sie ist zudem Schlüsselelement für die Prävention von Krankheiten, insbesondere für chronische Krankheiten wie Fettleibigkeit oder Diabetes mellitus Typ II.
Die ersten beiden Lebensjahre haben sich als kritisches Fenster erwiesen, um die Gesundheit im späteren Leben zu beeinflussen. Eine hohe Proteinzufuhr im Säuglingsalter wurde mit einer erhöhten Adipogenese und einem höheren Risiko für Fettleibigkeit im Laufe des Lebens in Verbindung gebracht (2,3) Als Reaktion auf diese Erkenntnisse haben Regulierungsbehörden den Proteingehalt in Säuglingsnahrung gesenkt, um menschliche Muttermilch besser zu imitieren. Der zulässige Mindest- und Höchstproteingehalt sowohl in Säuglingsanfangsnahrung als auch in Folgenahrung beträgt 1,80 g bzw. 2,50 g Protein pro 100 kcal (4-7).
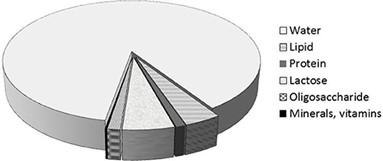
Muttermilch besteht zu 87 % aus Wasser, zu 1 % aus Eiweiß, zu 4 % aus Fett und zu 7 % aus Kohlenhydraten (davon 1 bis 2,4 % Oligosaccharide). Sie enthält reichlich Mineralien (Kalzium, Phosphor, Magnesium, Kalium, Natrium usw.) sowie Vitamine. Im Vergleich zur Kuhmilch enthält die menschliche Milch weniger Eiweiß (3,5 % in Kuhmilch) sowie einen geringeren Anteil Kasein (am Gesamtprotein) mit maximal 50 % (80 % in Kuhmilch). Muttermilch enthält kein β-Lactoglobulin, dafür andere kleinere Proteine wie beispielsweise Lysozym oder Lactoferrin. Der Proteingehalt der menschlichen Muttermilch ist wahrscheinlich der niedrigste unter allen Säugetieren (1).
Wie viel Protein sollten Kinder zu sich nehmen?
Hörnell et al. (8) fassten 2013 die Daten über kurz- und langfristige gesundheitliche Auswirkungen von Protein auf die Altersgruppe 0 bis 18 Jahre in einer Übersichtsarbeit zusammen. In dieser Untersuchung wird ersichtlich, wie wenig man sich bis heute mit einem so wichtigen Thema befasst hat. Von insgesamt 23 involvierten Studien befassten sich nur 6 (und diese teilweise auch als Beobachtungsstudien) mit der Proteinzufuhr von Kindern über 4 Jahren. Keine Untersuchung fand sich, die sich mit der Proteinzufuhr von Kinder über 10 Jahren beschäftigte. Zwei der zitierten Interventionsstudien untersuchten gerade mal einen Zeitraum von 7 Tagen.
Welche Empfehlung kann man interessierten und engagierten Eltern geben? Sehen wir es uns an…
Wie viel Protein nehmen Kinder aktuell zu sich?
Aktuelle Erkenntnisse deuten darauf hin, dass die Mehrheit der Bevölkerung in Westeuropa und den Vereinigten Staaten die Empfehlungen für die Eiweißzufuhr überschreitet. Bei Kindern finden sich durchgängig und länderübergreifend höhere Proteinaufnahmemengen als diese empfohlen werden (8-13). Als Beispiel wertet die National Diet and Nutrition Survey im vereinigten Königreich bei Kindern im Altern von 4 bis 10 Jahren die tägliche Proteinaufnahme mit durchschnittlich 52,9g und im Alter von 11 bis 18 Jahren mit durchschnittlich 64,5g aus. Dies entspräche in Bezug auf die Kennzahl PRI (Population Reference Intake) einem 2,39 bzw. 1,4-fach erhöhtem Proteinkonsum (14).
Wie viel Protein aufgenommen werden sollte, unterscheidet sich je nach herausgebender Gesundheitsbehörde und/oder Kennzahl. Einen Überblick gibt beigefügte Darstellung. Wichtig ist an dieser Stelle zu verstehen, dass die Werte dem Anspruch folgen (am Beispiel von PRI oder RDA) den Bedarf eines Nährstoffes zu decken der bei einem Großteil der Bevölkerung ausreicht, um Mangelerscheinungen vorzubeugen. Leitlinien, die neben der Vorbeugung von Mangelerscheinungen auch eine „optimale“ Versorgung mit Protein definieren gibt es nicht.
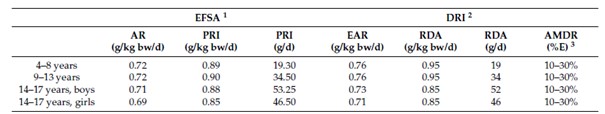
Zusammenfassend lässt sich sagen, dass Beobachtungsstudien durchweg gezeigt haben, dass die durchschnittliche Proteinzufuhr bei Kindern zwei- bis dreimal so hoch ausfällt wie die empfohlene Zufuhr, die darauf abzielt, bei 97,5 % der Bevölkerung einen Mangel zu verhindern. Derzeit gibt es keine Leitlinien für eine „optimale“ Proteinzufuhr, die ein gesundes Wachstum und eine gesunde Entwicklung fördert.
Wie ermittelt man den Proteinbedarf von Kindern?
Die empfohlene Proteinzufuhr für Kinder und Jugendliche wird nach der faktoriellen Methode anhand von Daten aus Stickstoffbilanzstudien abgeleitet und berücksichtigt den Bedarf für Wachstum und Erhaltung (12,15). Sie gilt als Goldstandard zur Bestimmung des Proteinbedarfs (16), weist aber dennoch mehrere Lücken in Methodik und Interpretation von Daten auf. Kurz gesagt, neigt die Technik dazu, die Stickstoffaufnahme zu überschätzen und die Ausscheidung zu unterschätzen. Dies führt zu einer übermäßig positiven Nettobilanz und damit zu einer Unterschätzung des Bedarfs (17,18).
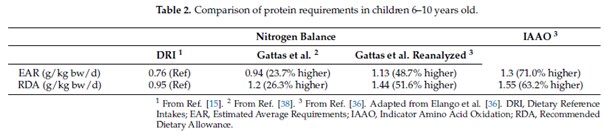
Neue Techniken wie die Indikator Aminosäure Oxidation (IAAO) hat man bereits bei Kindern im Alter von 6 bis 10 Jahren untersucht (19). die Ergebnisse gelten als weniger fehleranfällig als die aus Stickstoffbilanzstudien (20-23).
- Elango et al (22) sehen den derzeitig vorgeschlagenen Proteinbedarf von Kindern im Schulalter als stark unterschätzt an. Nach IAAO beträgt er zwischen 1,3 und 1,55g pro Kilogramm Körpergewicht je nach Bewertungsschema (EAR oder RDA).
- Gattas et al (24) ermitteln den Proteinbedarf für 8 bis 10-jährige anhand von Stickstoffbilanzanalysen mit 0,94g (EAR) und 1,2g pro Kilogramm Körpergewicht (RDA). Werden die Werte mit einer geeigneteren Methode bestimmt ergeben sich 1,13g (EAR) und 1,44g pro Kilogramm Körpergewicht (RDA).
Etwas das bis dato ebenfalls nicht in Proteinermittlungen einbezogen wird, dennoch aber eine gewisse Bedeutung haben könnte, ist der Grad körperlicher Aktivität von Kindern. Stand heute ist man sich noch unsicher, ob hier alternative Proteinempfehlungen notwendig sind und wie diese aussehen könnten (24-32).
Grundlage gültiger Empfehlungen sind Berechnungsschemata, von denen man annimmt, dass sie den echten Proteinbedarf unterschätzen. Dringend benötigt werden zudem Untersuchungen, die sich mit dem Einfluss von Lebensfaktoren auf den Proteinbedarf befassen.
ERA (Estimated Average Requirement) ist die Menge eines Nährstoffs, die schätzungsweise den angemessenen Bedarf der Hälfte der gesunden Personen eines bestimmten Alters, Geschlechts und Lebensstadiums deckt.
RDA (Recommended Daily Allowance) gibt die Menge eines essentiellen Nährstoffs an, die nach dem aktuellen wissenschaftlichen Kenntnisstand für ausreichend angesehen wird, den täglichen Bedarf nahezu jedes gesunden Menschen zu decken.
Langfristige Effekte von Protein auf die Gesundheit bei Kindern und Jugendlichen
Eine Übersichtsarbeit von Garcia-Iborra et al (33) wertete Daten aus 14 Studien aus. 13 davon waren Beobachtungsstudien, nur eine war als kontrollierte Studie aufgebaut.
- Es zeigte sich positiver Zusammenhang zwischen der Proteinzufuhr und dem BMI. Der BMI ist eine Kennzahl, die gerne grundlegend negativ behaftet ist, sie sagt allerdings weder beim Erwachsenen noch beim Kind etwas darüber aus, wie die Körperzusammensetzung beschaffen ist, ergo welcher Anteil fettfreier Masse oder Fettmasse seiner Ermittlung zugrunde liegt (34-37).
- Weiterführend beobachtet zeigte sich ein positiver Trend zwischen einer höheren Proteinzufuhr und einem Anstieg der fettfreien Masse, nicht aber der Fettmasse. Stärker tritt dieser Zusammenhang auf, je näher die Untersuchungen am präpubertären oder pubertären Alter durchgeführt werden. Zu geschlechtsabhängigen Unterschieden gilt die Beweislage insgesamt noch als unklar (33).
- Protein könnte GH/IGF-I-Achse modulieren, den IGF-I-Spiegel in der Pubertät und in der Jugend anheben und damit die Entwicklung einer angemessenen Knochen- und Magermasse fördern. Auch hier spielen geschlechtliche Unterschiede eine gewisse Rolle zu denen es noch unzureichende Daten gibt.

Der Proteingehalt in der Nahrung von Kindern korreliert mit einer Reihe wichtiger Faktoren für deren Entwicklung, allen voran Magermasse und Knochenmasse.
Welche Protein Empfehlungen kann man für Kinder ableiten?
Nach Sichtung der bestehenden Datenlage kommt man zur eher enttäuschenden Erkenntnis, dass es keine soliden Empfehlungen für eine optimale Proteinversorgung von Kindern gibt.
- Beobachtungsstudien zeigen, dass die derzeitige Proteinzufuhr von Kindern weit über dem liegt, was derzeit via Leitlinien empfohlen wird, um Mangelerscheinungen zu vermeiden
- Neue Techniken zur Bewertung des Proteinstoffwechsels bei Kindern deuten darauf hin, dass die derzeitigen Empfehlungen möglicherweise unterschätzt werden, so dass eine Neubewertung erforderlich ist.
- Klare Zusammenhänge zwischen einer höheren Proteinzufuhr mit Fettleibigkeit oder Insulinresistenz im späteren Leben lassen sich nicht ableiten.
- Nahrungsprotein beeinflusst den BMI, hier aber mehr in Richtung fettfreie Masse als Fettmasse.
- Nahrungsprotein kann auch das Aufkommen von Wachstumsfaktoren beeinflussen und bei Heranwachsenden die Entwicklung von Knochen sowie fettfreier Masse fördern.
- Der Proteingehalt sollte in frühen Stadien der Kindheit 15 bis 20% der Tageskalorien nicht übersteigen. Mit Eintritt in die präpubertäre oder pubertäre Phase könnte sich dies ändern (38,39)
- Berechnungen auf Basis der Indicator Amino Acid Oxidation (IAAO) ermitteln den realistische Proteinbedarf von Kindern je nach Altersstufe im Bereich von etwa 1,1 bis 1,5g pro Kilogramm Körpergewicht.
Es besteht dringender Handlungsbedarf weiterführende Forschung auf diesem Gebiet zu betreiben um schon im Kindesalter die bestmögliche Versorgung sicherzustellen. Hier werden die Weichen für den Verlauf des restlichen Lebens gestellt, und dennoch scheint das Interesse an besseren Leitlinien für eine optimale Versorgung sehr gering auszufallen.
Quellen
(1)
https://www.frontiersin.org/articles/10.3389/fped.2018.00295/full
(2)
https://pubmed.ncbi.nlm.nih.gov/27013888/
(3)
https://pubmed.ncbi.nlm.nih.gov/33973734/
(4)
https://www.efsa.europa.eu/en/efsajournal/pub/3760
(5)
https://www.mdpi.com/2072-6643/14/13/2728
(6)
https://academic.oup.com/jaoac/article/99/1/7/5657971
(7)
https://www.legislation.gov.uk/eur/2016/127/contents
(8)
https://foodandnutritionresearch.net/index.php/fnr/article/view/541
(9)
https://pubmed.ncbi.nlm.nih.gov/18065597/
(10)
(11)
https://pubmed.ncbi.nlm.nih.gov/29931213/
(12)
https://www.efsa.europa.eu/en/efsajournal/pub/2557
(13)
https://pubmed.ncbi.nlm.nih.gov/12449285/
(14)
(15)
https://apps.who.int/iris/handle/10665/43411
(16)
(17)
https://www.mdpi.com/2072-6643/13/5/1554
(18)
https://www.mdpi.com/2072-6643/15/4/838
(19)
https://linkinghub.elsevier.com/retrieve/pii/S0002916523025145
(20)
(21)
https://www.mdpi.com/2072-6643/13/5/1554
(22)
https://www.sciencedirect.com/science/article/pii/S0002916523025145?via%3Dihub
(23)
https://pubmed.ncbi.nlm.nih.gov/27109436/
(24)
https://www.sciencedirect.com/science/article/pii/S0002916523170092?via%3Dihub
(25)
(26)
https://pubmed.ncbi.nlm.nih.gov/12458373/
(27)
https://pubmed.ncbi.nlm.nih.gov/15765242/
(28)
https://www.frontiersin.org/articles/10.3389/fnut.2019.00083/full
(29)
https://pubmed.ncbi.nlm.nih.gov/25342704/
(30)
(31)
https://pubmed.ncbi.nlm.nih.gov/28381530/
(32)
https://pubmed.ncbi.nlm.nih.gov/25257865/
(33)
https://www.mdpi.com/2072-6643/15/7/1683
(34)
https://www.nature.com/articles/s41366-018-0098-x
(35)
https://www.nature.com/articles/ijo200811
(36)
(37)
https://www.frontiersin.org/articles/10.3389/fendo.2019.00583/full
(38)
https://foodandnutritionresearch.net/index.php/fnr/article/view/541
(39)